更新日:2022.03.16
神経症候学のススメ・症状を分析するトレーニング
現象や症状をみて原因を考える。それから対処法(リハビリのプラン)を考える。ってのは当たり前かと思います。しかしその考える判断材料が加わると、結果が劇的に変わるというお話です。
驚くべき洞察力
症状の分析能力の大きな差
私は、以前神経疾患を得意とする部門で働いていました。その時、神経内科の回診を一緒に見ていた先輩理学療法士とのやり取りです。患者さんが座っている様子を見て
先輩:あの人なんの病気だと思う?
私:仮面用顔貌ではないけれど(手の振戦が見えたで)パーキンソンでしょうか?
先輩:ほんとに?
私:・・・。(心の中で)わかるわけないだろ!固縮とか触らないとわからないし。
先輩:ちょっと違くない?
私:???
先輩:ふるえが早すぎ
私:??????
結果は本態性振戦と教授の診断。あの時先輩理学療法士は当然という顔つきで頷き、わかっていたようでした。
あとで調べると本態性振戦は6-8Hz 、パーキンソン病は3-6Hz程度の振戦を示すと清書に書かれていました。多分これを知っていて聞いたのでしょう。いや多分ではなく確実に。
症例検討会での出来事
10年以上たったある日、職場での症例検討会がありました。プレゼンテーターは5年目くらいのセラピストだったと思います。患者さんの歩行などのビデオを示し問題点を簡単に提示してくれました。与えられた、課題は問題点を再考し、リハプランを考えるというものでした。
その時の症例は歩行時膝折れを示す脳梗塞右片麻痺の方でした。
先輩:どう思う?
私:これ、片麻痺というよりミオクローヌスですよね?
先輩:だよね。症状わかってるのかな?
案の定、MRI上脳幹梗塞で明らかな運動麻痺をさするような所見なしとのレポートがついていました。
最初のエピソードから20年近く経ってやっと自分の見方が整ってきた様に思いました。
私たちの仕事は診断をすることではありませんが、神経障害による症状や現象を整理しておくことでリハビリのプランでどのようなことを主軸にするべきか、何に気を付けるべきかなど理解が深まります。
神経症候学とは
神経に障害をもつことで現れる現象や症状を体系づけて整理しておくことで病巣や病態などを推察することができ、神経診察の根幹となる学問だといわれています。
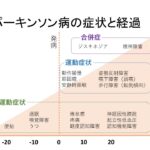
初めの例に挙げたように振戦には種類がありますが、簡単に書くと以下のように分かれます。
どのような時に出るのか:安静時振戦、動作時振戦、姿勢時振戦など
速さ:ゆっくり→早いもの(1秒で何回ふるえが起こるかをHzで表記する)
この組み合わせなどが病巣によって特徴づけられています。パーキンソン病は安静時振戦で3-6Hz程度の振戦を持つなどです。詳細は省きますが、 これは黒質の障害によっておこり基底核のインパルス発射頻度によりこの頻度で振戦が出ているようです。
このことを知っていると症状を見て病態や病巣などを推察することができます。原因が異なれば対処方法は異なります。つまりリハビリのプランが変わってくることになります。

幸い、私が勤務していた病院では神経内科の医師が盛んに症状の討論を行いそこに同席させていただく機会を多くいただきましたのでトレーニングされました。今日では、当時同席させていただいた平山恵造先生らの執筆された神経症候学ⅠとⅡが購入することができます。
症状や病状そして背景にある病巣、病態の理解を深めることが動作の分析をより的確にし効果的なリハビリプランの立案につながるものと思っています。
この記事を書いた人
塚田 直樹
Rehabilitation Plus 代表 理学療法士として20年以上の経験 専門理学療法士・認定理学療法士・ボバースインストラクターとして年間50以上の研修会に登壇している